I ventilatori non sembra stiano curando il covid-19. Ecco in realtà cosa possono fare nella pratica
- Dettagli
- Categoria: Medicina e ricerca
- Pubblicato: Sabato, 18 Aprile 2020 18:34
- Scritto da Ryder Italia Onlus
- Visite: 12437
Ho deciso di pubblicare questo articolo perché è fondamentale che le persone siano informate sui percorsi terapeutici, sulle varie tecniche di supporto in particolare i ventilatori e soprattutto sulle posizioni talvolta critiche di alcuni medici che hanno fatto esperienza con l’infezione da covid-19 in queste settimane e presentano un punto di vista differente da quanto ci viene riferito dalle commissioni tecniche del nostro paese. Rispetto al testo originale dell’ articolo ho inserito alcune figure per far capire meglio la parte più tecnica in modo da facilitare la comprensione del lettore. Infine nel tradurre lo mi sono ricordato di uno studio effettuato in un ospedale pneumologico americano dove prima di decidere di sottoporre ad intubazione pazienti in peggioramento con insufficienza respiratoria cronica gli venivano mostrati dei video che indicavano i vari percorsi ovvero quello positivo: intubazione ed estubazione, e quello negativo: intubazione e successiva tracheotomia per coloro che non potevano respirare da soli dopo le prime due settimane della respirazione con la cannula endotracheale. Queste spiegazioni furono molto utili perché convinsero malati ed anche familiari ad evitare quello che loro spesso consideravano un iper trattamento. In altre parole i medici dovrebbero imparare a condividere tutte le terapie soprattutto quelle che si accompagnano a bassa qualità di vita con i loro pazienti e con i familiari e poi decidere insieme quale percorso intraprendere.
Dall'inizio dell'epidemia di coronavirus, i ventilatori sono stati al centro dei media, dei politici e del presidente Trump. Ma la maggior parte di questi riferimenti manca di alcuni punti chiave. Questo è ciò che Caroline Chen di ProPublica riferisce nel suo rapporto giornalistico.
Fin dai primi giorni dell'epidemia di coronavirus negli Stati Uniti, gli ospedali e i funzionari eletti hanno iniziato a arrampicarsi sul vetro per trovare i ventilatori.
Finché avessimo avuto abbastanza dispositivi, secondo l’ipotesi diffusa, le vite delle persone sarebbero state salvate. "Riguardo i ventilatori", ha dichiarato il Governatore Andrew Cuomo di New York in una conferenza stampa del 18 marzo, lo stato potrebbe aver bisogno di 37.000 ventilatori al culmine dell'epidemia, rispetto a una capacità esistente di 3.000.
Tuttavia, mentre il bilancio delle vittime ha continuato a salire a New York , diventa sempre più chiaro che questi dispositivi spesso non riescono a impedire di morire ai qualcuno dei pazienti con il virus, una volta che la malattia prende una svolta fatale. "Più a lungo sei su un ventilatore, meno è probabile che verrai fuori dal ventilatore", ha riconosciuto Cuomo la scorsa settimana.
Alcune persone infette dal coronavirus avranno bisogno di un ventilatore. Per quelli che lo fanno, i ventilatori possono sicuramente salvare la vita. I pazienti sono stati distaccati con successo dai ventilatori e i risultati sarebbero persino peggiori se gli ospedali non avessero avuto per niente questi dispositivi. Ma in verità queste strumentazioni non rappresentano la cura.
Le conversazioni che ho avuto nelle ultime due settimane con medici, infermieri e ricercatori di prima linea sul trattamento di pazienti in condizioni critiche mi hanno ricordato che questo virus è chiamato il nuovo coronavirus per una ragione: l'umanità ha imparato a conoscerlo solo per una manciata di mesi ed è ingenuo pensare che sappiamo già come trattare al meglio la malattia. I ventilatori sono solo una parte del quadro e i medici continuano a imparare come vanno utilizzati al meglio questi dispositivi e quando utilizzarli, insieme ad altri farmaci e terapie.
Innanzitutto, parliamo di come funzionano i polmoni.
Quando inspiri, l'aria scorre lungo la trachea e nei due bronchi che si dividono nei polmoni sinistro e destro. I bronchi si dividono in rami sempre più piccoli che finiscono in piccoli gruppi di sacche d'aria o alveoli, le cui pareti sono più sottili della carta velina. Le sacche d'aria sono avvolte in piccoli capillari, che trasportano cellule del sangue in attesa di ossigeno. Mentre gli alveoli si gonfiano, premono contro i capillari e l'ossigeno si trasferisce nel flusso sanguigno.
Quando un medico dice che un paziente ha la polmonite - per qualsiasi causa, sia essa l'influenza o COVID-19 - ciò significa che i polmoni sono infetti e infiammati. Le sacche d'aria possono iniziare a riempirsi di pus o liquido, ostruendosi, quindi non possono più trasferire ossigeno ai capillari. "Meno aria hai nei polmoni, meno ossigenato sarai", ha spiegato Erin Cashier, un'infermiera in terapia intensiva di un ospedale della California.
Una condizione che si riscontra nei pazienti più gravi affetti da COVID-19 è chiamata Sindrome da distress respiratorio acuto (ARDS). Questa condizione non è esclusiva del coronavirus: può verificarsi quando i polmoni di qualcuno sono stati gravemente lesionati , il che potrebbe includere eventi come l'annegamento o l'inalazione di sostanze chimiche dannose, nonché durante una polmonite grave. Quando i pazienti sviluppano ARDS, il liquido si accumula nelle sacche d'aria e i livelli di ossigeno precipitano. Le sacche d'aria di un polmone sano sono normalmente ricoperte di una sostanza scivolosa tensioattiva che aiuta le sacche a gonfiarsi e sgonfiarsi con facilità. Nell’ ARDS, lo strato tensioattivo si rompe, rendendo i polmoni più rigidi. L'infiammazione peggiora le cose aumentando il divario tra le sacche d'aria e la rete di capillari intorno a loro, in modo che l'ossigeno non possa diffondersi nel flusso sanguigno.
I medici hanno una varietà di strumenti per aiutare i pazienti che hanno difficoltà a respirare. I ventilatori sono l'ultima risorsa.
Uno strumento più precoce e meno invasivo è la cannula nasale, che è un tubo con due punte che viene posizionato sulle narici di un paziente. Probabilmente l'hai visto negli spettacoli televisivi. Questo può dare a un paziente una concentrazione di ossigeno superiore a quella disponibile nell'aria, ma comunque il paziente deve respirare da solo.

Se un paziente ha bisogno di più aiuto, i medici possono passare a quella che viene chiamata una maschera non rebreather, (Una maschera non-rebreather è principalmente usata per fornire ossigeno per il trattamento di ipossia, in cui la saturazione di ossigeno del sangue arterioso è inferiore al 90%) che richiede comunque che un paziente sia in grado di respirare da una bombola che può fornire concentrazioni di ossigeno molto più elevate, fino al 100%.
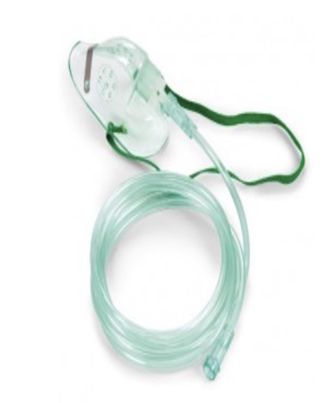
Ma la concentrazione di ossigeno non è l'unica cosa che i medici devono considerare. A volte i piccoli rami dei polmoni che conducono nelle sacche d'aria possono collassare sotto il peso del liquido che si accumula attorno a loro, e quindi anche le più alte concentrazioni di ossigeno non possono entrare. Il personale medico quindi pensa ad aumentare la pressione dell'aria che il paziente sta inspirando. L'aria ad alta pressione aiuta a "aprire" queste piccole vie aeree per consentire all'ossigeno e all'anidride carbonica di fluire più liberamente.
Prima di questa pandemia, i medici ricorrevano spesso a un dispositivo chiamato macchina BiPAP. È un dispositivo non invasivo che fornisce aria a pressione a un paziente tramite una maschera. Il problema durante la pandemia di coronavirus è stato che le maschere BiPAP perdono, quindi le particelle di virus potrebbero fuggire e mettere gli operatori sanitari a rischio di infezione.
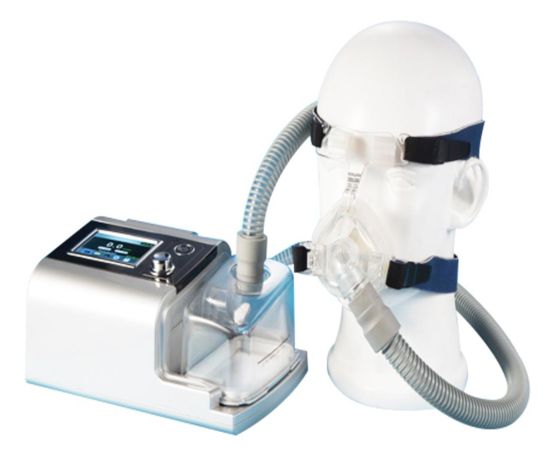
Quindi, invece, ora, quando i livelli di ossigeno di un paziente continuano a scendere, i medici si rivolgono a un ventilatore che comporta l’intubazione endotracheale.
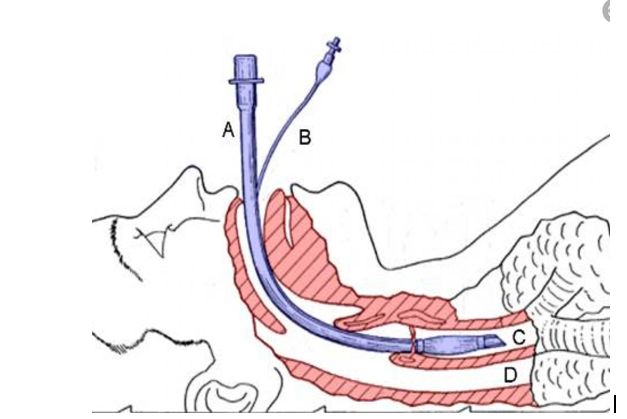
Una volta che il tubo endotracheale è in posizione, un piccolo bracciale gonfiabile viene gonfiato attorno ad esso, all'interno della trachea, formando un sigillo che ha lo scopo di impedire alle particelle virali di uscire. Quindi, la macchina del ventilatore viene accesa e inizia a spingere l'aria attraverso il tubo, dentro e fuori dai polmoni del paziente.
L'uso di un ventilatore offre a un team medico molte più opzioni su come gestire la respirazione di un paziente. I livelli di ossigeno e la pressione possono variare su o giù. Il team può anche controllare il numero di respiri al minuto e la grandezza di quei respiri. Fare respiri più piccoli piuttosto che respiri profondi ansimanti può aiutare a proteggere i polmoni danneggiati, ha spiegato la dott.ssa Edy Kim, specialista in cure polmonari e di terapia intensiva presso il Brigham and Women's Hospital di Boston.
Le infezioni da COVID-19 si comportano diversamente dalle altre malattie respiratorie. I medici vengono colti alla sprovvista.
L'ARDS ha un aspetto diverso nei pazienti COVID-19, secondo un medico di un ospedale di Long Island che fino ad ora ha curato oltre 1.700 pazienti COVID-19. Il medico, che ha chiesto di parlare in forma anonima perché non è autorizzato a parlare per conto della sua struttura, ha descritto le ARDS tipiche come una "inondazione", in cui un paziente potrebbe convivere per oltre 12 ore, passando da una piccola difficoltà a respirare sino ad arrivare ad usare un ventilatore. Ma da quello che ha visto, " il decorso non è come un lampo". Nei pazienti COVID-19, l'ARDS si comporta spesso "come una tempesta lenta, dove le acque continuano a salire e salire".
La conta delle morti per coronavirus si basa su test positivi e sulla base di decessi in ospedale. Ma i dati provenienti dalle principali aree metropolitane mostrano un picco di morti a casa, spingendo un esperto a dire che i numeri attuali erano solo "la punta dell'iceberg".
Kim ha detto che è stata sorpresa di vedere per quanto tempo i pazienti rimangono con i ventilatori. In genere, ha detto, i pazienti affetti da una grave infezione rimangono con un ventilatore per meno di due settimane - questo è quando passano dal tubo respiratorio endotracheale a un tubo tracheostomico, che fornisce un collegamento a un ventilatore.
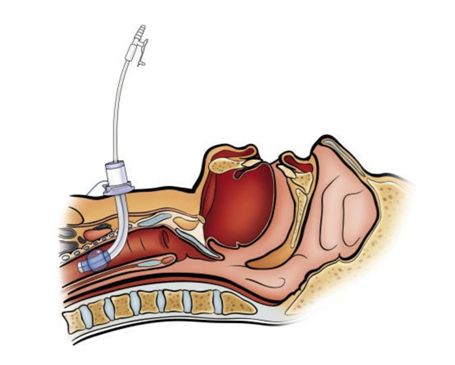
Molti dei pazienti COVID-19 sono stati su un ventilatore per più di due settimane.
Inoltre, "in una situazione normale, quando estraiamo il tubo endotracheale , forse un paziente su 10 deve essere nuovamente intubato perché non ce la fa a respirare da solo”, ha detto Kim
In questo momento, i pazienti con Covid 19 in tutti i centri, circa un terzo deve far rimettere il tubo endotracheale dopo circa un giorno, e sfortunatamente, quelle persone hanno tassi di mortalità piuttosto elevati." L’osservazione dice che questi numeri sono preliminari e quindi le stime di quanti pazienti devono essere reintubati possono cambiare col passare del tempo.
I medici non sono d'accordo su come trattare al meglio i pazienti con COVID-19.
Molti ospedali raccomandano ora ai pazienti " di stare a pancia in giù", cioè giacciono sullo stomaco, perché c'è una maggiore superficie polmonare, quindi quando il liquido viene spostato verso la parte anteriore del paziente, ciò può aumentare la superficie capace di diffondere l'ossigeno.
Il medico di Long Island mi ha detto che pensa che questa posizione sia molto utile. "Se vuoi una risposta rapida conviene dire:" Mettiti sul ventre! " è quando lo fanno, magicamente la loro saturazione di ossigeno sale nuovamente a 90, 95. " Nei vari ospedali, chiedono ai pazienti che non sono ancora in terapia intensiva di provare a rimanere prono per 16 ore al giorno.
Kim ha detto che la difficoltà sta nel far rispettare ai pazienti questa posizione, perché alla maggior parte delle persone non piace sdraiarsi sulla pancia per molte ore del giorno. Inoltra la dottoressa ha aggiunto, una domanda : "Aiuta i loro livelli di ossigeno, ma aiuta la loro sopravvivenza?" Ciò che Kim sostiene è che non è ancora chiaro che migliorare temporaneamente la saturazione di ossigeno di qualcuno tramite la posizione prona farà la differenza per la loro sopravvivenza.
Ci sono anche discussioni su come utilizzare al meglio i ventilatori. Alcuni medici pensano che ci sia un abuso dell’uso dei i ventilatori, mentre altri suggeriscono aggiustamenti sul modo in cui vengono utilizzati, come la modifica delle impostazioni per utilizzare la pressione più bassa possibile, secondo quanto riportato da alcuni la scorsa settimana.
Molti ospedali inizialmente affermarono che stavano pianificando di permettere a due o più pazienti di condividere un ventilatore, se necessario, vedendolo come una misura salvavita quando le risorse erano scarse; entro aprile, la maggior parte delle istituzioni di New York City ha dichiarato di essere in procinto di ridurre la pratica perché sembrava mettere in pericolo i pazienti.
Mentre parlavo con il personale medico che lavorava nei reparti COVID-19, ho avuto l'impressione che tutti stessero facendo del loro meglio per fare la cosa giusta per i loro pazienti, ma non c'erano ancora abbastanza dati per sapere con certezza quale fosse il migliore protocollo.
"È difficile trovare protocolli rigorosi così rapidamente / intensamente", Cashier, l'infermiera dell'ICU in Castro Valley, mi ha riferito per e-mail.
Equipe mediche di tutto il mondo stanno cercando di condividere informazioni. La dottoressa Kim è anche redattrice senior delle linee guida per l'assistenza COVID-19 dell'ospedale femminile del Brigham and Women’s Hospital, che l'ospedale ha pubblicato online per condividere con altre persone in tutto il mondo.
Non ci sono ancora molti dati sui tassi di sopravvivenza dopo l’uso del ventilatore, ma ecco cosa mostrano gli studi disponibili.
Uno studio, pubblicato sulla rivista Lancet Respiratory Medicine, ha rintracciato 52 pazienti in condizioni critiche in un singolo ospedale di Wuhan, in Cina. Trentasette hanno utilizzato la ventilazione meccanica, hanno riferito gli autori. Dopo 28 giorni, 30 di questi 37 pazienti erano deceduti e tre erano rimasti collegati ai ventilatori.
Un altro grande studio, pubblicato sulla rivista JAMA, ha rintracciato 1.591 pazienti in condizioni critiche ricoverati in terapia intensiva nella regione Lombardia in Italia. Non tutti i pazienti disponevano di dati completi, ma su 1.300 con informazioni sul supporto respiratorio, l'88% ha ricevuto ventilazione meccanica e l'11% ha ricevuto ventilazione non invasiva. I ricercatori non hanno mostrato i tassi di mortalità per terapia. Al momento della pubblicazione, il 26% era deceduto, il 16% era stato dimesso e il 58% era ancora in terapia intensiva.
Qui negli Stati Uniti, finora ci sono stati meno dati. Tuttavia, un piccolo studio della regione di Seattle è stato pubblicato sul New England Journal of Medicine il 30 marzo. I medici hanno rintracciato 24 pazienti ricoverati in reparti di terapia intensiva in nove ospedali della zona di Seattle. Tre quarti furono messi sotto un ventilatore. Al momento della pubblicazione del documento, metà dei pazienti erano deceduti, tra cui quattro pazienti che avevano ricevuto un ordine di non rianimazione all'ammissione. Dei 12 pazienti sopravvissuti, cinque erano stati dimessi a casa, quattro avevano lasciato la terapia intensiva, ma erano rimasti in ospedale e tre continuavano a essere sottoposti a terapia intensiva.
"Tra i pazienti che sono stati estubati, la fascia di età era compresa tra 23 e 88 anni, il che suggerisce che l'età potrebbe non essere l'unico indicatore di estubazione efficace", hanno scritto gli autori dello studio.
Langone Health dell'Università di New York ha anche riportato i risultati di 4.103 pazienti con coronavirus, di cui quasi la metà sono stati ricoverati in ospedale e 445, o quasi l'11%, necessitava di un ventilatore. Il documento , che è disponibile come prestampa - ciò significa che non è stato ancora sottoposto a revisione paritaria ma è stato pubblicato online in attesa della pubblicazione su una rivista - mostra che tra i pazienti che avevano bisogno di un ventilatore, 16 erano stati dimessi al momento della pubblicazione , 22 sono stati in grado di uscire da un ventilatore ma erano ancora in ospedale, 162 erano morti o erano in ospedale e 245 - poco più della metà - erano ancora su un ventilatore.
Cashier, l'infermiera della terapia intensiva in California, ha riconosciuto che i tassi di mortalità sono alti per i pazienti gravi che necessitano di un ventilatore, ma sostiene che il pubblico non deve avere paura del dispositivo stesso.
"È uno strumento salvavita", ha detto. “Non stai morendo perché ti abbiamo messo su un ventilatore. Stai morendo perché hai COVID-19, ed è una brutta malattia. Ti stiamo mettendo il ventilatore perché vogliamo darti le migliori possibilità. "
Un'infermiera in terapia intensiva in Colorado si preoccupa degli impatti a lungo termine per i pazienti che sopravvivono. "Ci saranno migliaia e migliaia di persone che probabilmente rimarranno in ventilazione per il resto della loro vita in strutture di assistenza ", mi ha detto. Infine si preoccupa anche delle cicatrici nei polmoni dei pazienti dopo "settimane e settimane di infiammazione causate dal virus".
Parla con qualcuno di cui ti fidi per prendere le tue decisioni mediche.
Se stai leggendo questo, preoccupandoti di ciò che potrebbe accaderti se prendi il coronavirus o sei preoccupato per una persona cara, come un familiare in una struttura infermieristica o un lavoratore essenziale che non ha l'opzione di rannicchiarsi a casa, so che può essere difficile non pensare allo scenario peggiore e ricordare che statisticamente, la maggior parte delle persone che vengono infettate dal coronavirus non seguono questa strada.
Ho contattato la dott.ssa Diane Meier, direttrice del Center for Advance Palliative Care, per chiederle quali consigli avrebbe avuto per il pubblico in un momento come qusto. I team di cure palliative si concentrano sul fornire sollievo dai sintomi e sul miglioramento della qualità della vita per i pazienti con malattie gravi, che può essere fatto in combinazione con il trattamento curativo. Spesso lavorano con i pazienti e le loro famiglie per prendere decisioni su quali siano i loro obiettivi, incluso affrontare questioni come se essere intubate o meno.
"La linea di fondo è che per tutti coloro che non l'hanno fatto è importante sapere che, tutti hanno bisogno di capire di chi ci fidiamo per poter prendere decisioni mediche per nostro conto se non fossimo capaci di prendere le nostre", ha detto Meier. Una domanda da considerare, è cosa vorresti se un dottore dovesse dire che sei abbastanza malato da aver bisogno dell'intubazione. Non esiste una "risposta giusta": queste scelte sono personali.
“Alcuni dei miei pazienti mi dicono: 'Non mi importa quanto siano scarse le mie probabilità, voglio combattere e voglio provare tutto. Voglio un ventilatore, voglio cure critiche. ' Ed è esattamente quello che otterranno. Altri miei pazienti hanno detto: "Dottore, se pensi che io sia in una situazione in cui è improbabile che mi riprenda per poter riconoscere e interagire con i miei cari", allora non lo vogliono. E poi ci sono alcuni dei miei pazienti che dicono: "No, non lo vorrei mai, ho visto mia madre attraversare questa fase , non lo voglio".
La chiave, diceva Meier, è articolare i tuoi desideri, quindi la persona che ti ha incaricato di rappresentarti sa come prendere decisioni per tuo conto se non puoi.
Medici, infermieri e terapisti respiratori stanno imparando insieme come combattere al meglio questo virus. Nuovi dati vengono pubblicati settimanalmente quando i documenti vengono pubblicati online da ricercatori di tutto il mondo. Spero che le statistiche sugli esiti dei pazienti in questo articolo alla fine sembreranno obsolete, man mano che i protocolli vengono perfezionati e le terapie migliorano. Nel frattempo, sono grato a tutti gli operatori sanitari che si recano al lavoro, giorno dopo giorno, per affrontare così tante incognite.
Caroline Chen 15 aprile, Propubblica
ProPublica è un'organizzazione non a scopo di lucro statunitense, con sede a Manhattan, che mira a produrre giornalismo investigativo di interesse pubblico.


